Hallux valgus
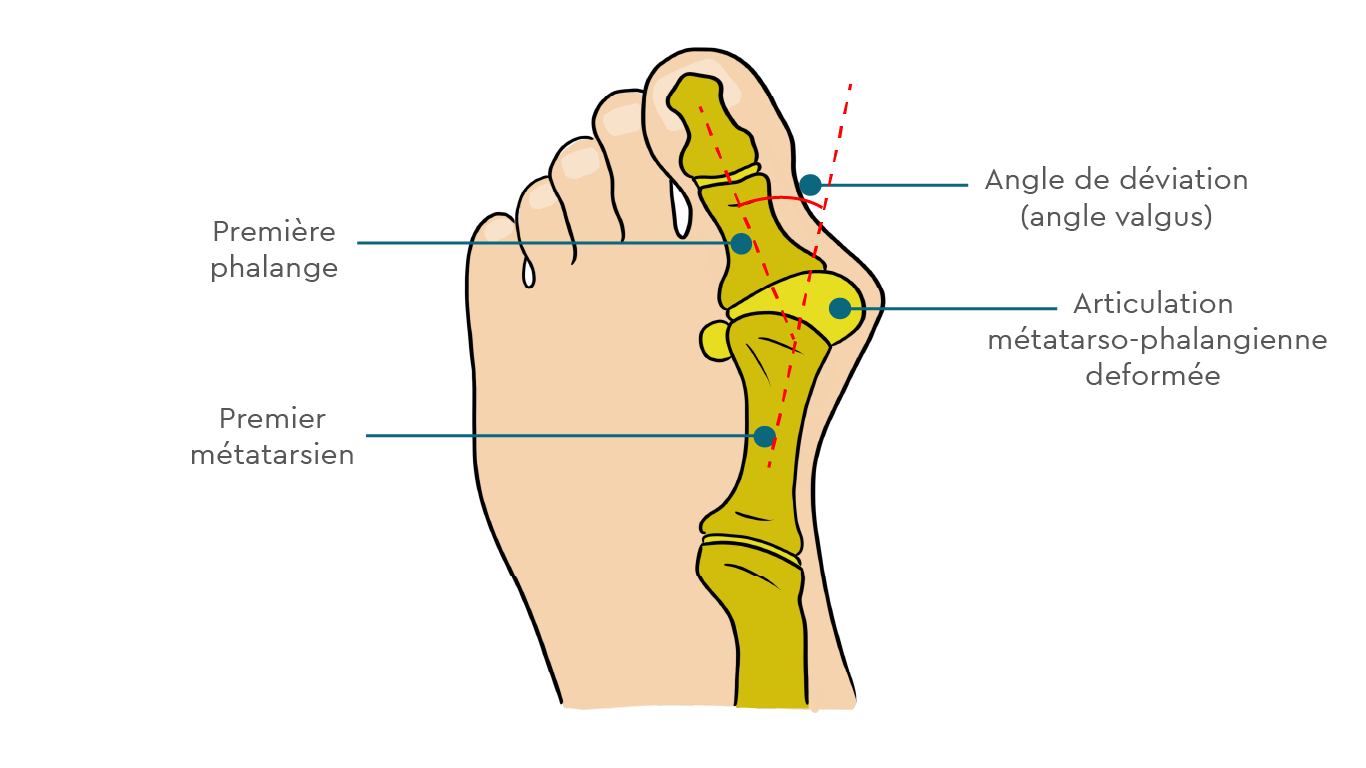
L’hallux valgus est la déformation du gros orteil en dehors. C’est la plus fréquente des déformations de l’avant-pied et elle touche préférentiellement les femmes. Elle est caractérisée par l’apparition d’une « bosse » sur le versant interne du pied communément appelée « oignon », une déviation du gros orteil en dehors (valgus) et une rotation de l’orteil (pronation).
A mesure de la progression de la déformation, il peut passer en dessous ou au dessus du deuxième orteil (on parle alors d’hallux valgus infra- ou supradductus).
La cause la plus fréquente est héréditaires, mais un chaussage pointu, serré et à talon haut est un facteur favorisant.
Cette déformation peut également se rencontrer dans le cadre de pathologies inflammatoires telles que la polyarthrite rhumatoide.
La déformation peut rester stable durant plusieurs années ou au contraire s’aggraver en quelques mois par distension ligamentaires.
Le diagnostic repose sur l’examen clinique et sur un cliché radiographique en charge de face et de profil, plus ou moins associé à un cliché de Guntz pour juger de la position des os sésamoïdes qui se déplacent progressivement en dehors dans cette pathologie, jusqu’à être luxés et ne plus avoir de contact avec la tête du premier métatarsien.
Le traitement préventif consiste essentiellement en une adaptation du chaussage : limiter les coutures internes qui frottent sur la bursite (l’oignon), éviter les chaussures à talon, serrées et courtes.
Les indications opératoires
Une intervention sur l’hallux valgus est indiquée si cette déformation est douloureuse. L’aspect inesthétique ne représente jamais à lui seul une indication opératoire.
Les douleurs peuvent se situer sur le gros orteil ou sous les métatarsiens latéraux par report de charge quand le gros orteil est devenu non fonctionnel par distension des ligaments.
L’intervention chirurgicale
L’intervention est habituellement (sauf contre-indication) pratiquée en ambulatoire.
Elle se déroule sous anesthésie loco-régionale (seule pied va être endormi pour l’intervention), ce qui permet un contrôle de la douleur pendant 24 à 36 heures post-opératoires.
Elle est pratiquée dans notre centre par voie mini-invasive et percutanée (par micro-incisions).
Elle consiste à libérer les os sésamoïdes luxés, à réaliser une ostéotomie du premier métatarsien pour le réaxer (qui sera fixé par une vis) et une ostéotomie de la phalange à l’aide d’une petite fraise percutanée.
La technique chirurgicale sera adaptée à votre déformation pour une prise en charge à la carte en fonction des déformations et des contraintes notamment cutanées. Certaines interventions peuvent être réalisées uniquement en percutané.
A la fin de l’intervention, votre chirurgien réalisera un pansement avec des bandes élastique qui s’apparente à un plâtre. Il a pour but de maintenir la correction effectuée et ne doit en aucun cas être manipulé par une autre personne qu’un chirurgien spécialiste du pied d’UNEOS.
L’intervention terminée, vous retourner en service d’ambulatoire et pouvez marcher immédiatement sous couvert de votre chaussure orthopédique préalablement prescrite par votre chirurgien.
Le retour à domicile se fait après quelques heures de surveillance.
Votre chirurgien va vous remettre une liste de consignes qu’il faut impérativement respecter pour éviter le gonflement du pied et donc la douleur post-opératoire :
- Prendre des antalgiques dès son retour à domicile, même si vous n’avez pas mal car le pied est endormi. Il faut anticiper la douleur. Après 4 jours, vous pourrez commencer à diminuer les antalgiques en fonction de votre ressenti.
- La marche est possible sous couvert des chaussures tout de suite après l’opération, mais il est important de marcher 10 minutes par heure maximum la première semaine pour éviter l’œdème et la douleur.
- Entre les périodes de marche, le pied doit être surélevé au dessus du niveau de la hanche.
- Un glaçage régulier du pied permet de diminuer l’œdème post opératoire.
- Enfin, le pansement doit être maintenu propre et sec.
Le premier contrôle post-opératoire sera planifié aux alentours de J30 post opératoire. Le pansement sera retiré par l’infirmière à domicile la veille de la consultation et vous devrez faire une radio de contrôle avant la consultation.
Le délai de convalescence moyenne st de 2 mois, toute reprise du sport ou des talons est à proscrire avant 3 mensualités.
Les complications
Elles sont rares, mais comme dans toute chirurgie peuvent survenir. Cette liste est non exhaustive.
- Infection
- Troubles de la cicatrisation cutanée
- Défaut de consolidation osseuse
- Phlebite
- Hématome
- Raideur
- Hypo ou hyper-correction
- Récidive
- Algodystrophie